Protocoles IRM pour le diagnostic de l’épilepsie
Cet article est un guide de référence rapide pour les manipulateurs en IRM sur les protocoles d’IRM utilisés dans le diagnostic de l’épilepsie. Bien que l’IRM ne puisse pas fournir de preuve absolue d’épilepsie, c’est un outil inestimable dans le processus de diagnostic. Cet article couvre les protocoles d’IRM utilisés en cas de suspicion d’épilepsie, y compris des informations détaillées sur les séquences utilisées (et dans quels cas), l’orientation et l’angulation du plan de coupe.
L’épilepsie est l’une des maladies neurologiques les plus courantes, caractérisée par des crises récurrentes non provoquées. Selon la fiche d’information de l’Organisation mondiale de la santé (OMS) sur l’épilepsie, dans les pays développés, il est estimé que 49 personnes sur 100 000 sont diagnostiquées d’épilepsie chaque année, et environ 50 millions de personnes dans le monde en sont atteintes.
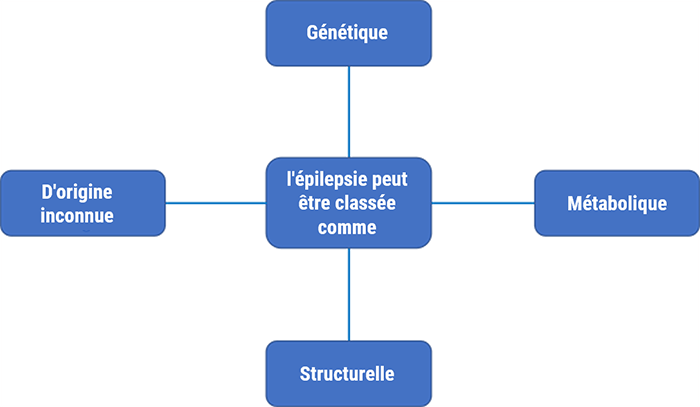
Alors que de nombreux facteurs pathogènes ont été identifiés, y compris les maladies cérébrovasculaires et les déficits neurologiques congénitaux, la plupart des cas d’épilepsie sont considérés comme idiopathiques. De ce fait, la détermination de la cause sous-jacente des crises dépendra des manifestations cliniques du patient, ainsi que d’autres facteurs métaboliques, environnementaux et génétiques. Par conséquent, les méthodes de classification actuelles choisissent de classer l’épilepsie comme génétique, structurelle, métabolique ou d’origine inconnue.
En raison de la diversité des étiologies et des types d’épilepsie, la neuroimagerie, en particulier l’IRM, est devenue un outil important dans le traitement des patients atteints d’épilepsie en aidant à confirmer le diagnostic et à déterminer les causes possibles. De plus, en déterminant la présence et la localisation précise des lésions structurelles, l’IRM est devenue inestimable dans le traitement chirurgical et ultérieur de l’épilepsie.
Qui devrait subir une IRM?
La pratique actuelle recommande d’utiliser l’IRM le plus tôt possible dans l’évolution clinique de chaque patient épileptique. Cependant, la preuve absolue de l’épilepsie n’est pas dans les capacités de l’IRM. Pour cette confirmation, l’électrophysiologie est nécessaire. La Ligue internationale contre l’épilepsie recommande que, à quelques exceptions près, tous les patients atteints de cette maladie doivent subir une IRM ou une TDM. Cependant, l’IRM est préférée car elle fournit plus de détails sur les tissus mous que la tomodensitométrie. L’épilepsie focale chez l’adulte doit être considérée comme une base claire pour la neuroimagerie d’urgence. Les patients présentant des formes typiques d’épilepsie généralisée primaire ou d’épilepsie focale bénigne chez les enfants présentant des caractéristiques EEG spécifiques ne bénéficient généralement pas de l’imagerie. Ceux qui répondent aux médicaments antiépileptiques peuvent également être exclus.
| Devrait subir une IRM | Ne devrait pas subir une IRM |
| Patients nouvellement diagnostiqués | Formes très typiques d’épilepsie généralisée primaire |
| Patients atteints d’épilepsie depuis longtemps et qui n’ont jamais subi d’IRM | Epilepsies focales bénignes chez les enfants présentant des caractéristiques EEG |
| Patients atteints d’épilepsie d’étiologie inconnue depuis longtemps | Les patients qui répondent aux médicaments antiépileptiques |
| Patients avec des résultats focaux à l’examen neurologique | |
| Les crises focales chez les adultes! URGENCE! |
Protocoles IRM pour l’épilepsie:
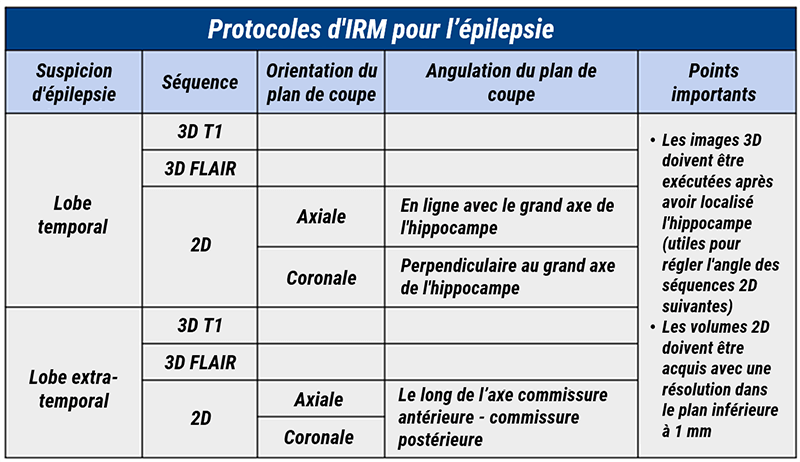
Après avoir trouvé la zone atteinte par des examens cliniques et EEG, une IRM doit être réalisée. Un protocole d’IRM bien conçu pour les patients épileptiques générera des informations qui, dans la plupart des cas, affichent des volumes optimaux pour l’évaluation visuelle et des données d’entrée maximisées pour le post-traitement. Deux types de patients épileptiques sont généralement référés pour une IRM: les patients soupçonnés d’avoir une maladie du lobe temporal et les patients atteints d’épilepsie extra-temporale ou néocorticale. Selon la spécificité relative et la cohérence des résultats cliniques, pathologiques et d’imagerie, le premier groupe est plus large et plus uniforme. En revanche, l’épilepsie néocorticale se manifeste différemment sur les méthodes cliniques et sur l’imagerie, et les substrats pathologiques comprennent de multiples causes. Les recommandations actuelles indiquent que les deux groupes de patients devraient subir une imagerie volumétrique tridimensionnelle pondérée en T1 et un séquençage de récupération par inversion atténuée par le fluide (FLAIR) en trois dimensions. Les acquisitions tridimensionnelles peuvent évaluer plus précisément les lésions structurelles discrètes en évaluant simultanément différentes sections du cerveau. Cette analyse multi-planaire peut améliorer la mesure des volumes de l’hippocampe et détecter des anomalies suggérant une dysplasie corticale focale, qui peut être subtile, mais peut être identifiée par un épaississement du cortex, un gyrus anormal et une mauvaise différenciation des limites entre les matières blanche et grise.
Imagerie 3D et 2D en IRM pour l’épilepsie
Dans la plupart des situations cliniques, les images 3D doivent être exécutées après la localisation de l’hippocampe, car les volumes résultants peuvent être bénéfiques pour définir l’angle des séquences IRM anatomiques 2D ultérieures. Les séquences 2D doivent inclure une imagerie axiale et coronale.
Pour les patients avec suspicion d’épilepsie du lobe temporal, les coupes coronales doivent être inclinées perpendiculairement au grand axe de l’hippocampe et les coupes axiales doivent être alignées avec celui-ci.
En cas d’épilepsie extra-temporale, les séquences d’imagerie 2D doivent être inclinées le long de l’axe commissure antérieure-commissure postérieure.
De plus, des volumes 2D doivent être acquis avec une résolution dans le plan inférieure à 1 mm pour localiser et caractériser les lésions petites et subtiles. Cette précision d’orientation est critique car les volumes ne sont pas obtenus de manière isotrope. Par exemple, ce n’est qu’en analysant des séquences d’imagerie 2D précisément inclinées le long du long axe de l’hippocampe, que la structure morphologique de l’hippocampe peut être soigneusement évaluée.
L’utilisation du rehaussement de contraste en IRM pour l’épilepsie
Il est important de se rappeler que bien que l’utilisation du contraste puisse être utile dans l’évaluation initiale des adultes présentant une épilepsie possiblement liée à une tumeur maligne, il n’est généralement pas nécessaire d’utiliser le contraste chez les patients épileptiques. L’anomalie encore ambiguë sur l’imagerie sans contraste est une raison d’utiliser ce dernier, tandis que la sclérose hippocampique potentielle est un facteur d’exclusion absolu pour l’IRM avec contraste.
Résultats pathognomoniques en IRM pour l’épilepsie
De nombreuses pathologies sont liées à l’épilepsie, et les résultats pathognomoniques de l’IRM peuvent aider à soutenir le diagnostic différentiel. Même une analyse négative peut indiquer qu’une épilepsie généralisée idiopathique peut être diagnostiquée. Par exemple, la dysplasie corticale focale peut être identifiée par un épaississement cortical, un gyrus anormal et une mauvaise différenciation des limites des matières blanche et grise, et l’épilepsie causée par une encéphalite limbique peut se manifester par une amygdale hypertrophiée et hyperintense.
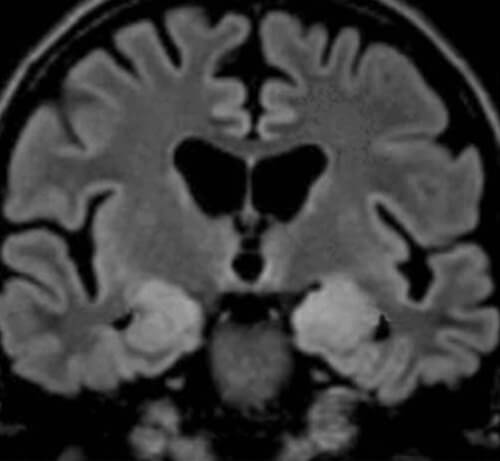
Points clés à retenir
Puisque l’un de nos principaux objectifs chez Medical Professionals est de fournir un soutien qui simplifie un peu vos tâches quotidiennes en tant que professionnels en imagerie médicale, nous avons rassemblé les points clés à garder à l’esprit lors de l’imagerie de patients épileptiques. Voici un tableau qui résume les protocoles d’IRM pour l’épilepsie détaillés auparavant.